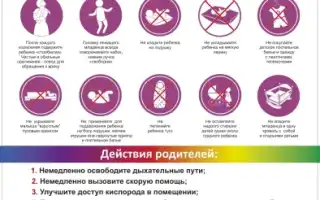
Что это
Мертворожденным считается ребенок, который родился мертвым после 24 недель беременности или скончался во время родов. Если потеря плода произошла на более ранних сроках, это называется выкидышем.
По статистике, мертворождение происходит у одной из 160 женщин, ожидающих ребенка. При этом около 50% всех случаев фиксируется на сроке от 28 до 37 недель.
Мертворождение — это трагическое событие, которое вызывает множество вопросов и глубокую боль у родителей. Врачи отмечают, что причины мертворождения могут быть разнообразными. Среди них — генетические аномалии, инфекции, проблемы с плацентой, а также хронические заболевания матери, такие как диабет или гипертония. Важно, чтобы будущие мамы проходили регулярные медицинские осмотры и следили за своим здоровьем на протяжении всей беременности.
Специалисты рекомендуют проводить ультразвуковые исследования для раннего выявления возможных проблем. Психологическая поддержка также играет важную роль, так как переживание утраты может быть крайне тяжелым. Врачи советуют обращаться за помощью к психологам и группам поддержки, чтобы справиться с горем и восстановить эмоциональное состояние. Обсуждение переживаний с близкими и профессионалами может помочь родителям найти силы для дальнейшей жизни.

Причины
Код мертворождения по МКБ-10 обозначается как Z37.1. Точные причины этой патологии остаются неясными, но существует множество факторов, способных привести к данной трагедии.
| Причина мертворождения | Возможные симптомы/факторы риска | Способы профилактики/помощи |
|---|---|---|
| Хромосомные аномалии плода | УЗИ-аномалии, генетические нарушения у родителей | Пренатальное генетическое тестирование, консультация генетика |
| Инфекции во время беременности (токсоплазмоз, цитомегаловирус, листериоз) | Лихорадка, высыпания, слабость, аномалии развития плода на УЗИ | Профилактика инфекций (гигиена, избегание контакта с животными, своевременное лечение), скрининг на инфекции во время беременности |
| Генетические заболевания родителей | Семейный анамнез мертворождений, генетические заболевания у родителей | Генетическое консультирование, пренатальное тестирование |
| Плацентарная недостаточность | Задержка роста плода, низкое количество околоплодных вод, гипертензия у матери | Регулярный мониторинг состояния плода и матери, лечение гипертензии |
| Преэклампсия/эклампсия | Высокое кровяное давление, отеки, белок в моче | Регулярное наблюдение у врача, своевременное лечение |
| Диабет у матери | Высокий уровень сахара в крови у матери | Контроль уровня сахара в крови, регулярные осмотры у врача |
| Курение, употребление алкоголя и наркотиков | Задержка развития плода, низкая масса тела при рождении | Отказ от вредных привычек |
| Травмы живота во время беременности | Боль в животе, кровотечение | Своевременное обращение за медицинской помощью |
| Недостаток веса матери | Недостаточный набор веса во время беременности | Правильное питание, контроль веса |
| Многоплодная беременность | Повышенный риск осложнений | Регулярное наблюдение у врача, оптимальный уход во время беременности и родов |
Причины и провоцирующие факторы:
- эклампсия и преэклампсия;
- сепсис, вирусные и инфекционные заболевания;
- сахарный диабет, избыточный вес, хронический пиелонефрит, эндокринные расстройства;
- возраст до 18 лет и старше 40 лет;
- зачатие после экстракорпорального оплодотворения (ЭКО);
- серьезные травмы живота;
- резус-конфликт, наличие мертворождения в анамнезе;
- алкогольная и наркотическая зависимость;
- артериальная гипертензия и тромбообразование;
- воспалительные процессы в плодных оболочках, нарушения структуры пуповины, сбои в кровообращении артерий матки и плаценты.
Среди причин мертворождаемости со стороны плода наиболее часто встречаются хромосомные аномалии и тяжелые пороки развития. Эта проблема может возникать на фоне моногенных нарушений, инфекционных заболеваний и тромбоцитопенической пурпуры.
Мертворождение также часто наблюдается при вынашивании двойни, когда происходит обмен кровью между близнецами.
Мертворождение — это трагедия, которая затрагивает множество семей и вызывает множество вопросов. Люди часто говорят о том, что причины могут быть разнообразными: от генетических аномалий до проблем со здоровьем матери. Некоторые считают, что стресс и эмоциональное состояние будущей мамы также могут сыграть свою роль. Важно понимать, что мертворождение — это не вина родителей, и многие из них испытывают глубокую скорбь и чувство вины.
Поддержка в такие моменты крайне важна. Родным и друзьям стоит быть внимательными и чуткими, предлагая помощь и возможность поговорить о чувствах. Психологическая поддержка и группы для родителей, переживших подобную утрату, могут стать важным шагом к исцелению. Также стоит помнить о необходимости медицинского обследования после потери, чтобы исключить возможные причины и подготовиться к будущим беременностям. Главное — не оставаться наедине со своей болью и искать поддержку, чтобы справиться с этой непростой ситуацией.

Симптомы, диагностика
Регулярные визиты к гинекологу и прохождение скринингов важны для своевременного выявления факторов, способных привести к мертворождению.
Будущие мамы могут самостоятельно следить за активностью своего малыша. Шевеления плода обычно начинают ощущаться с 20-й недели беременности, а в последующих беременностях — с 16-й недели.
Если женщина замечает прекращение или значительное уменьшение шевелений, это сигнал для немедленного обращения к врачу. Особенно важно не откладывать визит при наличии таких симптомов, как кровотечение, повышение температуры или общая слабость.
При наличии настораживающих признаков врач проверяет сердцебиение плода. Если его не удается услышать, назначается ультразвуковое исследование. Это обследование позволяет точно установить, жив ли ребенок, и в некоторых случаях сразу выявить патологии, несовместимые с жизнью.
Методы родоразрешения
При обнаружении клинических признаков антенатальной гибели плода врачи принимают решение о проведении искусственного родоразрешения. Это становится серьезным испытанием для женщины.
После введения гормона окситоцина матка начинает сокращаться, что приводит к началу родов с потугами и схватками. Процесс завершается рождением мертвого ребенка, поэтому чаще всего предпочтение отдается кесареву сечению.
Для полного удаления остатков плацентарной ткани врачи используют кюретаж полости матки. В качестве альтернативы возможно удаление плода через расширение шейки матки. После родов назначаются препараты для подавления лактации.
Специалисты не рекомендуют родителям смотреть на мертвого ребенка, так как вид сильно недоношенного младенца с множественными пороками развития может негативно сказаться на психике. Однако, если родители хотят попрощаться с малышом, медицинский персонал не должен этому препятствовать.
Если ребенок родился мертвым, назначаются анализы и судебно-медицинская экспертиза для выяснения причин патологии.
К основным анализам относятся:
- кариотипирование;
- аутопсия плода;
- исследование плаценты.
Также проводятся тесты на количество тромбоцитов в крови матери и анализ на TORCH-инфекции. Родители имеют право отказаться от вскрытия, если младенец не погиб во время родов.
После завершения всех необходимых процедур младенца можно похоронить или кремировать.

Что делать после рождения мертвого ребенка
Мертворождение: поддержка и профилактика
Мертворождение — это серьезный стресс для родителей и тяжелая эмоциональная травма, после которой часто требуется помощь психолога.
Независимо от причин трагедии, важно минимизировать риски повторного возникновения подобной ситуации в будущих беременностях. Эксперты советуют избегать заражения инфекционными заболеваниями в период гестации. К наиболее опасным из них относятся сальмонеллез, листериоз, токсоплазмоз и краснуха.
Перед планированием следующей беременности обязательно стоит пройти генетическое обследование. Это поможет избежать хромосомных аномалий и рассмотреть альтернативные пути к родительству.
У женщин, переживших мертворождение, часто возникают депрессивные состояния. В такой ситуации крайне важна поддержка супруга и близких. Необходимо проявлять терпение и заботу, с пониманием относиться к эмоциональному состоянию.
Важно не замалчивать проблему и делиться своими чувствами, чтобы супруги не отдалялись друг от друга.
Скорбеть и переживать в такой ситуации — это нормально. Рекомендуется убрать из дома фотографии, сделанные во время беременности, а также детские вещи.
Через сколько можно забеременеть
Физиологическая реабилитация после мертворождения
Физиологическая реабилитация после мертворождения напоминает восстановительный период после обычных родов. При правильном питании и регулярных физических нагрузках организм сможет подготовиться к новой беременности примерно через год.
Однако чаще возникают психологические трудности, которые могут быть сложнее для преодоления. Женщины нередко испытывают чувство вины и страх перед новой беременностью.
Существует вероятность повторения трагедии. Тем не менее, если подойти к планированию беременности с должной тщательностью и пройти полное медицинское обследование, риск мертворождения можно существенно снизить.
Во время беременности важно меньше нервничать и следовать всем рекомендациям врача.
Как справиться с тревожностью:
- Обеспечьте себе полноценный сон, занимайтесь йогой и медитацией перед сном.
- Делитесь своими страхами и переживаниями, но старайтесь не впадать в панику.
- Не обращайте внимания на неловкие разговоры о предыдущей беременности.
- Ищите поддержку у супруга, родителей и близких друзей.
Пара может пережить утрату ребенка. Важно поддерживать друг друга, не замыкаться в себе и, при необходимости, обратиться к семейному психологу. После выявления и устранения причин трагедии можно планировать новую беременность уже через 12 месяцев.
Вопрос-ответ
Как исцелиться от мертворождения?
Расскажите своей семье и друзьям, что они могут сделать. Возможно, вам захочется провести время в одиночестве или обратиться за поддержкой к семье, друзьям, религиозным или духовным группам. Постарайтесь питаться здоровой пищей, высыпаться и заниматься спортом (или просто гулять на свежем воздухе) во время восстановления. Обсудите со своим врачом или акушеркой, как вы справляетесь.
Почему ребёнок может погибнуть в утробе?
Причины антенальной гибели плода: аномальное развитие плода (например, врожденные дефекты), плацентарные нарушения (например, плацентарная недостаточность), травмы (например, ДТП, падения), курение, алкоголь и наркотики.
Советы
СОВЕТ №1
Важно понимать, что мертворождение может произойти по различным причинам, и многие из них находятся вне контроля родителей. Не стоит винить себя или искать виноватых. Поддерживайте открытое общение с медицинскими специалистами, чтобы получить полное понимание ситуации и возможных причин.
СОВЕТ №2
После переживания мертворождения важно уделить внимание своему эмоциональному состоянию. Позвольте себе испытывать чувства горя и утраты. Рассмотрите возможность обращения к психологу или участию в группах поддержки, где вы сможете поделиться своим опытом и получить поддержку от людей, которые пережили подобное.
СОВЕТ №3
Не забывайте о физическом здоровье. После мертворождения важно следить за своим состоянием и проходить регулярные медицинские обследования. Обсудите с врачом возможные последствия и рекомендации по восстановлению, чтобы обеспечить себе и будущим детям здоровье.
СОВЕТ №4
Если вы планируете беременность в будущем, обсудите с врачом все возможные риски и меры предосторожности. Это поможет вам подготовиться и снизить вероятность повторения ситуации. Также важно следить за своим образом жизни, включая питание, физическую активность и избегание стрессов.