Определение заболевания
Первые упоминания о заболевании датируются 1835 годом, когда ирландский врач Грейвс описал его. В 40-х годах 20 века была установлена связь между эндокринными расстройствами и Базедовой болезнью (экзофтальмом). Долгое время экзофтальм считался признаком заболеваний щитовидной железы.
Дискуссии о первичных и вторичных поражениях тканей орбиты привели к множеству названий этого состояния: тиреотропный экзофтальм, эндокринный экзофтальм, тиреотоксический экзофтальм, экзофтальмическая офтальмопатия и другие. Наиболее подходящим термином является эндокринная офтальмопатия, так как он лучше отражает этиологию и патогенез заболевания.
Эндокринные нарушения приводят к поражению ретробульбарных тканей, вызывая инфильтрацию и отечность, а затем разрастание соединительной ткани. Увеличение объема клетчатки и мышц приводит к «выталкиванию» глаза из орбиты.
При отсутствии своевременного лечения изменения могут стать необратимыми.
Эндокринная офтальмопатия, как отмечают врачи, является сложным заболеванием, которое часто связано с нарушениями функции щитовидной железы, особенно при болезни Грейвса. В процессе развития заболевания происходит воспаление и отек тканей вокруг глаз, что может привести к изменению их положения и формы. Специалисты подчеркивают, что на начальных стадиях пациенты могут испытывать лишь легкие симптомы, такие как сухость или дискомфорт в глазах. Однако со временем может возникнуть более серьезная симптоматика, включая экзофтальм, двоение в глазах и даже потерю зрения. Врачи акцентируют внимание на важности ранней диагностики и комплексного подхода к лечению, который может включать как медикаментозную терапию, так и хирургические вмешательства. Понимание механизмов развития эндокринной офтальмопатии позволяет врачам более эффективно помогать пациентам и улучшать их качество жизни.

Виды и классификации
Эндокринная офтальмопатия проходит через четыре стадии:
- Воспалительная экссудация — выделение воспалительной жидкости из сосудов в окружающие ткани;
- Инфильтрация — проникновение инородных частиц в ткани;
- Пролиферация — увеличение объема тканей;
- Фиброз — формирование рубцовой ткани.
Для классификации степени выраженности эндокринной офтальмопатии российские офтальмологи используют систему В. Г. Баранова, делящую заболевание на три степени:
- 1-я степень — незначительный экзофтальм (до 15,9 мм) и умеренная отечность век; признаки нарушения работы глазодвигательных мышц отсутствуют;
- 2-я степень — умеренно выраженный экзофтальм (до 17,9 мм), заметный отек конъюнктивы, выраженный отек век и периодическое двоение в глазах;
- 3-я степень — выраженный экзофтальм (более 20,8 мм), стойкая диплопия, изъязвления роговицы, невозможность полного смыкания век и признаки атрофии зрительного нерва.
| Стадия развития эндокринной офтальмопатии | Клинические проявления | Лабораторные и инструментальные данные |
|---|---|---|
| Начальная (скрытая) | Часто бессимптомная. Возможно незначительное ощущение дискомфорта в глазах, сухость, чувство песка в глазах. | Нормальные или незначительно измененные показатели уровня гормонов щитовидной железы. Может быть незначительное увеличение объема мышц глазницы на КТ или МРТ. |
| Активная | Выраженный экзофтальм (выпучивание глазных яблок), диплопия (двоение в глазах), ограничение подвижности глазных яблок, отек век, покраснение конъюнктивы, боль за глазами. | Повышенный уровень тиреоидных гормонов (Т3, Т4) и/или ТТГ (в зависимости от типа тиреотоксикоза). Увеличение объема мышц глазницы на КТ или МРТ. Возможно повышение уровня антител к рецепторам ТТГ (TRAb). |
| Стационарная | Экзофтальм сохраняется, но без прогрессирования. Диплопия может сохраняться или уменьшаться. Ограничение подвижности глазных яблок может быть постоянным. | Уровень тиреоидных гормонов может быть нормализован или оставаться измененным. Изменения на КТ/МРТ могут сохраняться. |
| Осложненная | Развитие кератопатии (повреждение роговицы), оптической нейропатии (повреждение зрительного нерва), компрессии зрительного нерва, язвы роговицы, инфекционные осложнения. | Изменения на КТ/МРТ, указывающие на компрессию зрительного нерва или другие осложнения. Возможно снижение остроты зрения. |
Причины возникновения
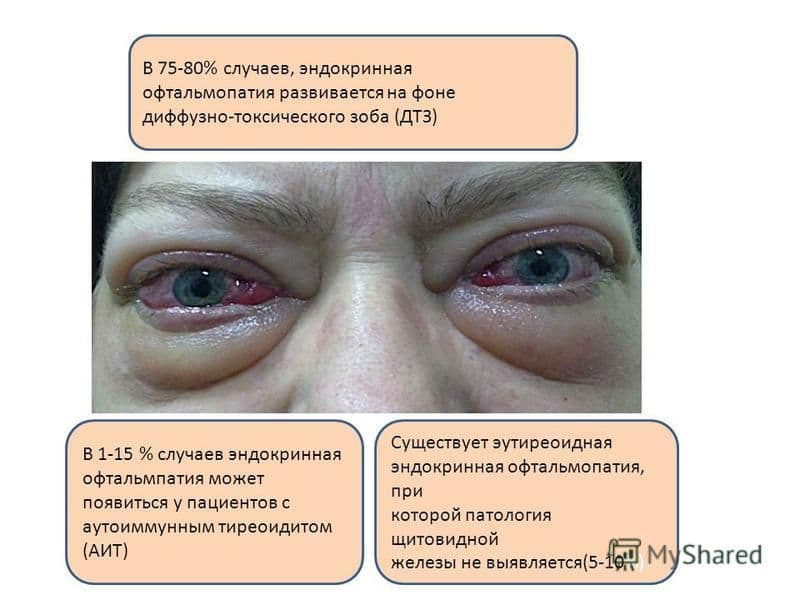
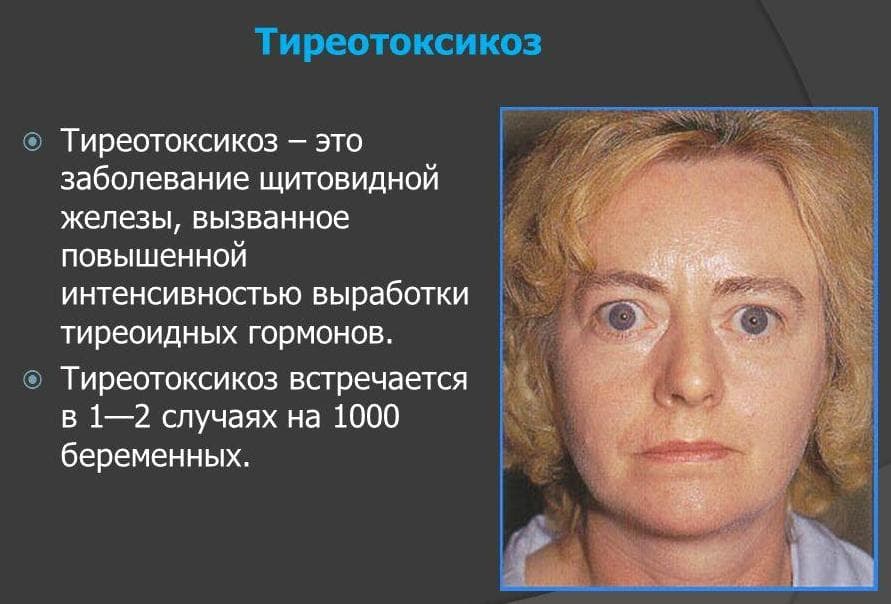
Основной причиной эндокринной офтальмопатии являются аутоиммунные процессы, затрагивающие щитовидную железу и глазные орбиты в 90% случаев. В 10% случаев патология щитовидной железы отсутствует. Симптомы поражения глаз могут проявляться одновременно с эндокринными изменениями, предшествовать им или возникать спустя 3-8 лет. Нарушения в работе глаз связаны с рядом эндокринных заболеваний:
- Тиреотоксикоз – 60-90% случаев;
- Эутиреоидный статус – 5,8-25%;
- Гипотиреоз – 0,8-15%;
- Аутоиммунный тиреоидит – 3,3%.
Легкие формы заболевания чаще встречаются у молодых людей, тогда как тяжелые случаи наблюдаются у пожилых. К провоцирующим факторам относятся:
- Респираторные инфекции;
- Аутоиммунные заболевания;
- Небольшие дозы радиации;
- Соли тяжелых металлов;
- Инсоляция (воздействие солнечной радиации);
- Курение;
- Стресс.
Женщины страдают от этого заболевания значительно чаще мужчин, однако у мужчин симптомы проявляются в более тяжелой форме. Средний возраст пациентов составляет 30-50 лет, но с возрастом тяжесть проявлений возрастает.
Эндокринная офтальмопатия, часто ассоциируемая с болезнью Грейвса, вызывает множество обсуждений среди пациентов и специалистов. Многие отмечают, что симптомы, такие как выпячивание глаз и отек век, могут значительно ухудшить качество жизни. Люди делятся своими переживаниями о том, как болезнь влияет на их самооценку и социальные взаимодействия. Некоторые пациенты подчеркивают важность ранней диагностики и комплексного подхода к лечению, включая как медикаментозную терапию, так и хирургические вмешательства. В то же время, обсуждаются и альтернативные методы, такие как физиотерапия и диетические изменения, которые могут помочь в управлении симптомами. Важно, чтобы пациенты не оставались одни с этой проблемой и искали поддержку как у врачей, так и у других людей, столкнувшихся с подобными трудностями.

Симптомы
В зависимости от выраженности симптомов выделяют три формы заболевания:
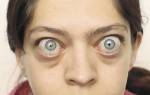
- Тиреотоксический экзофтальм. Проявляется выпячиванием глазных яблок, приподнятым верхним веком, дрожанием закрытых век и нарушениями бинокулярного зрения.
- Отечный экзофтальм. Характеризуется выпячиванием глаз до 30 мм, отеком тканей вокруг глаз с обеих сторон, ограниченной подвижностью глаз и двоением в глазах. При прогрессировании могут возникать несмыкание век, язвы роговицы, болевые ощущения в области орбиты, отек конъюнктивы и затруднение венозного оттока.
- Эндокринная миопатия. Основные признаки включают слабость прямых глазодвигательных мышц, что приводит к двоению в глазах, отклонению глаз вниз, косоглазию и другим проблемам со зрением.
На ранних стадиях могут наблюдаться давление в глазах, ощущение «песка», сухость или слезотечение, светобоязнь и отечность тканей вокруг глаз.
Возможные осложнения
Эндокринная офтальмопатия — серьезное и сложное заболевание. Даже при раннем выявлении лечение требует времени, профессионального подхода и постоянного наблюдения врача.
Риск осложнений остается высоким, даже при терапии аутоиммунных заболеваний:
- Ухудшение зрения;
- Диплопия (двоение изображения);
- Нарушение бинокулярного зрения;
- Косоглазие;
- Язвы на роговице;
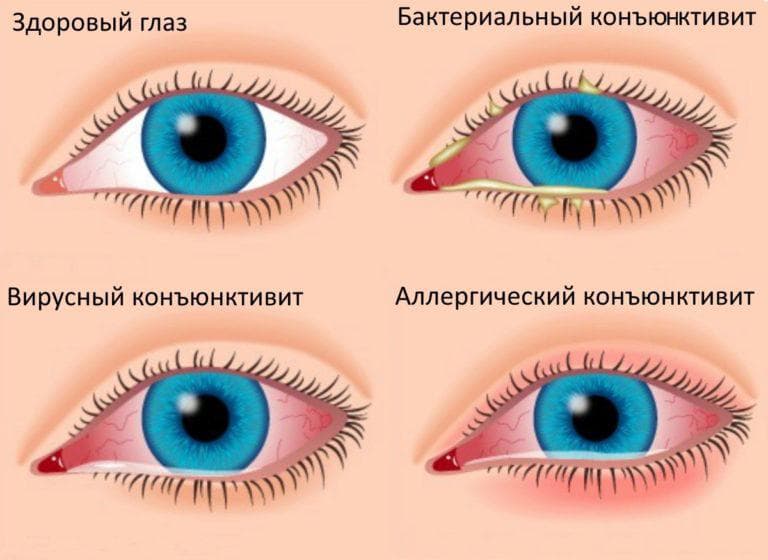
- Снижение защитных функций, что может привести к конъюнктивитам и кератитам.
Кроме физиологических нарушений, экзофтальм вызывает косметические дефекты, такие как пучеглазие.

Диагностика
Диагностические процедуры включают обследование у офтальмолога и эндокринолога с использованием следующих методов:
- Визометрия;
- Периметрия;
- Офтальмоскопия;
- Исследование конвергенции;
- Биомикроскопия;
- Электрофизиологические тесты;
- Экзофтальмометрия (измерение отклонения глазных яблок и высоты их выстояния);
- Тонометрия;
- Методы визуализации (КТ, МРТ орбит, УЗИ).
Для оценки состояния эндокринной системы проводятся гормональные анализы (на свободные Т3 и Т4), антитела к тиреопероксидазе и тиреоглобулину, а также УЗИ щитовидной железы. При узлах в щитовидной железе размером более 1 см выполняется пункционная биопсия.
Обязательно определяются изменения в гуморальном и клеточном иммунитете.
Лечение
В терапии эндокринной офтальмопатии применяются консервативные, хирургические, лучевые и комбинированные методы.
Медикаментозная терапия
Лечение медикаментами делится на два направления: симптоматическое и патогенетическое.
Для профилактики кератитов на стадии субкомпенсации применяются:
- Препараты, имитирующие слезу, гели и капли с защитным эффектом;
- Местные глюкокортикоиды, такие как Дексаметазон и Гидрокортизон, при легких проявлениях заболевания (фотофобия, слезотечение, ощущение инородного тела).
Патогенетическое лечение назначается в активной фазе заболевания, когда пациенты испытывают светобоязнь, слезотечение, давление и песок в глазах, боль в глазах, отечность век и головные боли. В таких случаях назначают системные глюкокортикоиды (например, Преднизолон или Метилпреднизолон) с противовоспалительным действием. Лечение длительное с постепенным снижением дозы.
Если методы неэффективны, может быть проведена пульс-терапия — капельное введение препаратов в течение трех дней с последующим повторением курса в уменьшенной дозе.
При выраженных симптомах возможно сочетание медикаментозного лечения с лучевой терапией для глазных орбит, что может повысить эффективность по сравнению с использованием только глюкокортикоидов.
Показаниями для назначения иммуносупрессивной и противовоспалительной терапии являются:
- Прогрессирующий экзофтальм с воспалительными симптомами;
- Значительный периорбитальный отек с экзофтальмом, хемозом, ретракцией век и сосудистым застоем;
- Рецидив заболевания;
- Умеренная нейропатия зрительного нерва в стадии компрессии.
Хирургически
При отсутствии эффекта от консервативного лечения или быстром ухудшении состояния может быть принято решение о хирургическом вмешательстве. Операции при эндокринной офтальмопатии включают три основных метода:
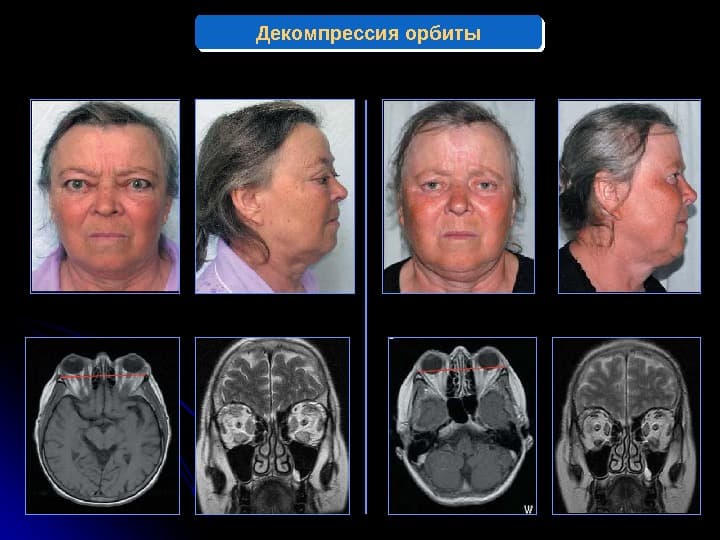
- Декомпрессия орбиты. Показана при прогрессирующей нейропатии зрительного нерва, изъязвлении роговицы, выраженном экзофтальме и подвывихе глазного яблока. Операция выполняется через резекцию стенок глазницы и удаление ретробульбарной клетчатки.
- Операция на глазодвигательных мышцах. Применяется при паралитическом косоглазии, не поддающемся коррекции, и стойкой болезненной диплопии.
- Операции на веках. Включают функциональные и пластические вмешательства при спастическом завороте, лагофтальме, ретракции, пролапсе слезной железы и других нарушениях.
Хирургические вмешательства проводятся только в период затихания воспалительного процесса или при наличии рубцовых изменений. По статистике, около 5% пациентов нуждаются в оперативном лечении.
Народные средства
Эндокринная офтальмопатия — сложное заболевание, диагностика и лечение которого сопряжены с трудностями. На данный момент не существует универсальной стратегии терапии. Обсуждение народных методов нецелесообразно, так как их нет.
Тем не менее, некоторые симптомы можно облегчить следующими средствами:
- Противоотечные: отвар шиповника или клюквенный морс. Эти напитки с высокой кислотностью способствуют быстрому выведению жидкости из тканей, уменьшая отечность глаз.
- Противомикробные: настои ромашки или календулы. Применение этих настоев в виде промываний или компрессов может помочь устранить патогенные микроорганизмы и улучшить состояние слизистой.
- Адаптогенные растения: облепиха, лимонник, имбирь, астрагал. Регулярное употребление напитков из этих растений может повысить иммунитет и помочь организму в борьбе с болезнью.
Применение народных средств должно осуществляться только после консультации с врачом и служить дополнением к основному лечению.
Профилактика
Ключевым аспектом предотвращения заболевания является раннее обнаружение и лечение эндокринных расстройств, что позволяет устранить основную причину эндокринной офтальмопатии.
Однако заболевание может развиваться и при нормальной работе щитовидной железы. В таких случаях профилактика заключается в своевременной диагностике, что требует регулярных консультаций у офтальмолога.
Выводы
Положительная динамика в лечении заболевания наблюдается у 30% пациентов, ухудшение состояния фиксируется у 10%. У остальных заболевание стабилизируется и не прогрессирует. Ранняя диагностика остается одним из самых эффективных способов предотвращения дальнейшего развития болезни.
Вопрос-ответ
Как быстро развивается эндокринная офтальмопатия?
Необходимо знать, что эндокринная офтальмопатия может появиться за несколько месяцев и даже лет до развития тиреотоксикоза, а также через несколько месяцев или даже лет после развития тиреотоксикоза.
Каковы причины эндокринной офтальмопатии?
Эндокринная офтальмопатия, чаще всего связанная с болезнью Грейвса, возникает из-за аутоиммунного процесса, при котором иммунная система атакует ткани за глазом, вызывая их воспаление и отек. Основные причины включают генетическую предрасположенность, воздействие стресса, курение и нарушения в работе щитовидной железы, что приводит к избытку тиреоидных гормонов.
Как избавиться от эндокринной офтальмопатии?
Лечение эндокринной офтальмопатии. Чтобы снять отек и воспаление, назначается гормональная терапия. Широко применяются ретробульбарные инъекции глюкокортикостероидов. Если существует угроза потери зрения, рекомендуется пульс-терапия и орбитальная рентгенотерапия.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Эндокринная офтальмопатия часто связана с заболеваниями щитовидной железы, поэтому важно следить за состоянием здоровья и вовремя выявлять возможные проблемы.
СОВЕТ №2
Обратите внимание на симптомы. Если вы заметили изменения в зрении, отечность вокруг глаз или другие необычные проявления, не откладывайте визит к врачу. Раннее обращение за помощью может предотвратить серьезные осложнения.
СОВЕТ №3
Поддерживайте здоровый образ жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек помогут укрепить иммунную систему и снизить риск развития заболеваний, связанных с эндокринной системой.
СОВЕТ №4
Обсуждайте свои опасения с врачом. Не стесняйтесь задавать вопросы и делиться своими переживаниями о состоянии здоровья. Это поможет вам лучше понять свою ситуацию и получить необходимую поддержку.