Что такое пренатальный скрининг
Процесс обследования включает комплекс медицинских мероприятий для выявления патологий и аномалий развития плода. Он проходит в три этапа.
С 2010 года дородовой тест стал бесплатным и доступным для всех женщин в России.
Особенно важно не игнорировать первый скрининг женщинам из группы риска.
Тест рекомендуется в следующих случаях:
- если пациентка старше 35 лет;
- если в анамнезе есть случаи родов с дефектами развития у предыдущих детей;
- если в семье будущего ребенка зарегистрированы хромосомные аномалии;
- если в начале беременности была перенесена инфекционная болезнь;
- если в анамнезе имеется беременность, завершившаяся внутриутробной смертью плода.
Дородовое обследование не является обязательным. Пациентка имеет право отказаться от его проведения.
Будущая мама сама решает, хочет ли она узнать о возможных рисках или предпочитает остаться в неведении.
Пренатальный скрининг представляет собой комплекс диагностических процедур, направленных на выявление возможных аномалий развития плода на ранних сроках беременности. Врачи подчеркивают, что этот процесс позволяет не только оценить риски генетических заболеваний, но и подготовить будущих родителей к возможным сложностям. Скрининг включает в себя анализы крови и ультразвуковое исследование, которые помогают определить вероятность наличия хромосомных аномалий, таких как синдром Дауна. Специалисты отмечают, что раннее выявление проблем дает возможность принять обоснованные решения и, при необходимости, обратиться за дополнительной медицинской помощью. Таким образом, пренатальный скрининг играет важную роль в обеспечении здоровья как матери, так и ребенка.

Первый пренатальный скрининг
Первый скрининг рекомендуется проводить на 12-й неделе с начала последней менструации. Небольшие отклонения в сроках — на одну неделю в любую сторону — не повлияют на результаты. После 13-й недели проводить первый скрининг нецелесообразно, так как результаты будут менее информативными.
Стандартное пренатальное обследование включает две основные процедуры:
- анализ биохимического состава крови;
- ультразвуковое исследование плода.
Лучше всего пройти обе процедуры в течение 1-2 дней.
На результаты пренатального обследования могут повлиять различные факторы:
- стрессовые ситуации;
- употребление большого количества острой, жирной или жареной пищи накануне;
- курение.
Результаты этих исследований могут указывать на риск рождения ребенка с аномалиями, такими как:
- синдром Дауна;
- триплоидия;
- синдром Патау;
- синдром Эдвардса;
- нарушения в развитии нервной трубки.
Эти состояния не угрожают жизни ребенка, однако он может родиться с серьезными нарушениями развития и неизлечимыми пороками. Полученные результаты не служат основанием для постановки диагноза, а лишь могут стать поводом для дальнейшего обследования матери и плода с целью подтверждения или опровержения возможного диагноза.
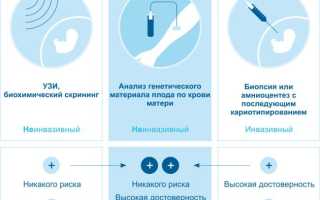
| Тип скрининга | Что выявляет | Зачем нужен |
|---|---|---|
| Ультразвуковое исследование (УЗИ) первого триместра (11-14 недель) | Толщину воротникового пространства плода, носовую кость, кровоток в сердце плода | Оценка риска хромосомных аномалий, таких как синдром Дауна, Эдвардса и Патау |
| Двойной тест (биохимический скрининг) первого триместра (11-14 недель) | Уровень ХГЧ и РАРР-А в крови матери | Оценка риска хромосомных аномалий, таких как синдром Дауна, Эдвардса и Патау |
| Тройной тест (биохимический скрининг) второго триместра (16-18 недель) | Уровень ХГЧ, АФП и эстриола в крови матери | Оценка риска хромосомных аномалий и дефектов нервной трубки |
| Комбинированный скрининг первого триместра | Объединяет данные УЗИ первого триместра и двойного теста | Более точная оценка риска хромосомных аномалий, чем каждый тест по отдельности |
| Инвазивные методы (амниоцентез, хорионбиопсия) | Анализ кариотипа плода | Подтверждение или опровержение диагноза, установленного неинвазивными методами скрининга |
| Неинвазивный пренатальный тест (НИПТ) | Анализ свободной фетальной ДНК в крови матери | Оценка риска хромосомных аномалий с высокой точностью |
Ультразвуковое обследование плода
Скрининг в первом триместре
Скрининг в первом триместре проводится с 11 по 13 неделю беременности. Главная задача этого исследования — оценить венозный кровоток и качество формирования нервной системы плода. Также важно определить наличие носовой кости и измерить толщину воротниковой зоны. На основе этих данных можно сделать выводы о здоровье будущего ребенка и выявить возможные аномалии в его развитии.
Скрининг во втором триместре
Исследование во втором триместре рекомендуется проводить на 21-24 неделе. Его цель — выявление потенциальных анатомических отклонений жизненно важных внутренних органов. Такие дефекты невозможно исправить после рождения, и в некоторых случаях ребенок может оказаться нежизнеспособным. Решение о проведении внутриутробного лечения принимает будущая мать после консультации с врачом, который ведет беременность.
Скрининг в третьем триместре
Ультразвуковое исследование в начале третьего триместра поможет обнаружить патологии, которые можно будет лечить оперативным путем в первые месяцы жизни новорожденного.
Пренатальный скрининг — это важный этап в беременности, который позволяет оценить здоровье будущего малыша и выявить возможные генетические аномалии. Многие родители отмечают, что этот процесс помогает снизить уровень тревожности, так как дает возможность заранее узнать о потенциальных рисках. Врачи подчеркивают, что скрининг не является диагностическим тестом, а лишь инструментом для выявления вероятности наличия отклонений. Если результаты показывают высокие риски, это может стать поводом для дальнейших исследований. Многие женщины говорят о том, что пренатальный скрининг помогает им чувствовать себя более подготовленными к родам и материнству, ведь знание о состоянии здоровья ребенка позволяет принимать более осознанные решения. В целом, этот процесс воспринимается как важный шаг к обеспечению здоровья как матери, так и ребенка.

Исследование биохимических маркеров
Перед прохождением биохимического скрининга важно помнить, что исследование следует проводить утром натощак. Разрешается пить воду в любом объеме.
Первый скрининг-тест включает анализ на уровень гормона ХГЧ и протеина А-плазмы (PAPP-A). Точные сроки зачатия имеют ключевое значение, так как норма ХГЧ меняется с каждым днем развития плода. Ошибки в результатах скрининга могут возникнуть из-за неправильного определения срока беременности.
Биохимический тест второго триместра выполняется одновременно с ультразвуковым исследованием. В этом тесте анализируются три основных показателя:
- общий уровень ХГЧ;
- альфа-фетопротеин — специфический белок, вырабатываемый печенью плода;
- эстриол.
О чем говорят результаты скрининга
Для анализа теста используются специально разработанные компьютерные программы.
Оценка программного обеспечения основывается не только на результатах лабораторных и ультразвуковых исследований. Важную роль играют и другие факторы:
- возраст матери;
- масса тела;
- наличие вредных привычек;
- срок беременности;
- наличие в прошлом детей с генетическими отклонениями;
- список медикаментов, принимаемых во время беременности;
- заболевания в анамнезе.
На основе этих данных программа вычисляет индивидуальный риск рождения ребенка с генетическими аномалиями и пороками развития.
После оценки риска принимается решение о необходимости инвазивного тестирования. Этот тест не безопасен для плода и может привести к выкидышу, поэтому риск оценивается индивидуально.
Тест следует проводить только в том случае, если родители готовы рассмотреть возможность прерывания беременности в случае отрицательного результата. В противном случае его выполнение может причинить вред как матери, так и ребенку.

Как самостоятельно оценить результаты скрининг-теста
Самой напряженной частью скрининга является интерпретация полученных результатов.
При самостоятельной оценке теста важно понимать, что критические уровни показателей риска представлены в виде соотношений.
Например, если в заключении указано, что вероятность синдрома Эдвардса у еще нерожденного ребенка составляет 1:520, это означает, что при одинаковых условиях одна из 520 женщин может родить ребенка с этим заболеванием.
Тем не менее, не следует полностью игнорировать обследование.
Если риск оказывается высоким (показатель ниже 1:380), рекомендуется обсудить с врачом необходимость инвазивных тестов.
Также полезно показать результаты скрининг-теста генетику.
Инвазивные методы скрининга
Амниоцентез
Процедура проводится до 18-й недели беременности. Врач с помощью ультразвукового аппарата определяет положение плода и вводит тонкую иглу через брюшную стенку матери в околоплодный пузырь.
Затем с помощью шприца забирается небольшой объем амниотической жидкости, которая отправляется на лабораторное исследование.
Амниотическая жидкость, или околоплодные воды, содержит частички кожи плода.
Хотя амниоцентез не выявляет все возможные врожденные аномалии, он позволяет обнаружить:
- синдром Дауна;
- кистозный фиброз;
- мышечную дистрофию;
- дефекты нервной трубки.
Важно отметить, что риск выкидыша при проведении этой процедуры достаточно высок: одна из трехсот беременностей может закончиться выкидышем.
Результаты анализа будут готовы через две недели.
Биопсия хориона
Процедура назначается до 13-й недели беременности.
Для анализа используются ворсинки хориона, расположенные на плаценте в месте её прикрепления к матке.
Техника выполнения схожа с амниоцентезом: материал извлекается с помощью шприца с тонкой иглой.
Этот метод имеет меньшие риски для беременности, но его информативность ниже. Например, биопсия хориона не позволяет выявить дефекты нервной трубки у плода. Однако результаты можно получить быстрее — всего за неделю.
Кордоцентез
Процедура проводится после 19-й недели беременности. Методика аналогична двум предыдущим.
Главное отличие заключается в том, что анализируется кровь, взятая из пуповины плода.
Этот метод имеет определенные риски. Вероятность выкидыша составляет 1%.
Важно помнить, что решение о применении инвазивных диагностических методов принимает только будущая мать.
Если тест показывает отрицательный результат, вопрос о прерывании беременности по медицинским показаниям обсуждается только с согласия женщины.
Скрининг-диагностика, независимо от ее целей, предоставляет родителям возможность принять осознанное решение о сохранении беременности при наличии патологии.
Вопрос-ответ
Для чего делают пренатальный скрининг?
Пренатальный скрининг проводят трижды — в первом, втором и третьем триместре. Данное обследование позволяет узнать о правильном развитии ребенка и дает возможность специалистам обнаружить патологию на раннем сроке ее развития и принять меры, направленные на решение проблемы.
Почему первый скрининг самый важный?
Позволяет определить уровень гормонов b-ХГЧ и PAPP-A. Превышение или недостаток первого гормона может говорить как о многоплодной беременности, так и о наличии серьезных патологий или пороков развития.
Какой скрининг самый важный при беременности?
Первый скрининг, который проводится с 11-й по 13-ю неделю беременности, — одно из самых важных комплексных обследований будущей мамы, поэтому его настоятельно рекомендуют пройти всем беременным женщинам. Он позволяет выявить риски осложнений беременности и вероятность генетических патологий плода.
Советы
СОВЕТ №1
Перед прохождением пренатального скрининга обязательно проконсультируйтесь с вашим врачом. Он поможет вам понять, какие тесты вам нужны, и ответит на все ваши вопросы о процессе и его значении.
СОВЕТ №2
Не забывайте о важности сбора полной медицинской истории. Убедитесь, что ваш врач знает о всех заболеваниях в вашей семье, так как это может повлиять на результаты скрининга и дальнейшие рекомендации.
СОВЕТ №3
Обратите внимание на сроки проведения скрининга. Пренатальный скрининг обычно проводится в первом и втором триместрах беременности, поэтому важно следить за сроками и не пропустить эти важные тесты.
СОВЕТ №4
После получения результатов скрининга не стесняйтесь задавать вопросы. Если результаты вызывают у вас беспокойство, обсудите их с врачом, чтобы получить полное понимание ситуации и возможных дальнейших шагов.