Гломерулонефрит — серьезное заболевание, поражающее капиллярные клубочки почек и способное привести к тяжелым последствиям. В статье рассмотрим диагностику и лечение гломерулонефрита, включая современные медицинские подходы, народные средства и особенности протекания заболевания у беременных. Эта информация поможет пациентам и их близким лучше понять природу болезни, симптомы и методы лечения, что может способствовать более эффективному управлению состоянием и улучшению качества жизни.
Этиология (причины)
Возбудителем является бета-гемолитический стрептококк группы А. При попадании этой бактерии в организм могут развиться такие болезни, как скарлатина, ревматизм и рожа.
Эксперты в области нефрологии подчеркивают важность ранней диагностики гломерулонефрита, так как это заболевание может привести к серьезным осложнениям. Современные методы, такие как анализы крови и мочи, а также ультразвуковое исследование почек, позволяют выявить патологию на ранних стадиях. Лечение обычно включает иммуносупрессоры и кортикостероиды, однако врачи также рекомендуют рассмотреть народные средства, такие как отвары из трав, которые могут помочь в поддержании функции почек. Важно отметить, что при беременности гломерулонефрит требует особого внимания, так как может повлиять на здоровье как матери, так и ребенка. Специалисты советуют беременным женщинам регулярно проходить обследования и следовать рекомендациям врачей для минимизации рисков.

Патогенез
Бета-гемолитический стрептококк проникает в почки как гематогенным, так и урогенным путями. Гематогенный путь подразумевает распространение через кровь, тогда как урогенный связан с мочеполовыми органами. При попадании в почки этот микроорганизм вызывает поражение почечных клубочков сразу в обеих почках.
| Аспект | Диагностика и Лечение | Беременность и Гломерулонефрит | Народные средства (важно: не замена медицинской помощи!) |
|---|---|---|---|
| Типы гломерулонефрита | Биопсия почки, анализ мочи (протеинурия, гематурия), анализ крови (креатинин, мочевина, С-реактивный белок), УЗИ почек | Ухудшение течения заболевания возможно, повышенный риск преэклампсии, преждевременных родов. Требуется тщательный мониторинг. | Нет научно подтвержденной эффективности. |
| Симптомы | Отеки, артериальная гипертензия, изменение цвета мочи, боли в пояснице, общая слабость, утомляемость | Как и вне беременности, плюс возможны осложнения беременности. | Использование народных средств должно быть согласовано с врачом. |
| Медицинское лечение | Кортикостероиды, иммуносупрессанты, ингибиторы АПФ, блокаторы рецепторов ангиотензина II, диуретики, гемодиализ (в тяжелых случаях) | Лечение должно быть адаптировано к состоянию беременности, с учетом риска для плода. | Отвары трав (например, ромашки, толокнянки) могут иметь мочегонный эффект, но не лечат причину заболевания. |
| Диета | Ограничение соли, белка (в зависимости от стадии заболевания), потребление достаточного количества жидкости. | Диета должна быть сбалансированной и учитывать потребности беременной женщины. | Некоторые диеты могут быть полезны для общего состояния, но не заменяют медицинское лечение. |
| Прогноз | Зависит от типа гломерулонефрита, своевременности и эффективности лечения. Возможно полное выздоровление или переход в хроническую форму. | Прогноз зависит от тяжести заболевания и эффективности лечения, риск осложнений для матери и плода. | Не влияет на прогноз заболевания. |
Интересные факты
Вот несколько интересных фактов о гломерулонефрите, его диагностике, лечении и влиянии на беременность:
-
Диагностика с помощью биопсии: Одним из наиболее информативных методов диагностики гломерулонефрита является почечная биопсия. Этот метод позволяет получить образец ткани почки для микроскопического исследования, что помогает определить тип воспаления и выбрать наиболее эффективное лечение.
-
Лечение и народные средства: Хотя традиционная медицина предлагает различные методы лечения гломерулонефрита, некоторые народные средства, такие как отвары из трав (например, толокнянки или шиповника), могут использоваться в качестве вспомогательной терапии. Однако важно помнить, что перед использованием любых народных средств необходимо проконсультироваться с врачом, чтобы избежать возможных осложнений.
-
Беременность и гломерулонефрит: Гломерулонефрит может значительно повлиять на течение беременности. У женщин с этим заболеванием повышен риск развития осложнений, таких как преэклампсия и преждевременные роды. Поэтому важно, чтобы такие пациентки находились под тщательным наблюдением врачей на протяжении всей беременности, чтобы минимизировать риски как для матери, так и для ребенка.

Симптомы клинические проявления
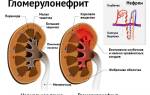
Гломерулонефрит может проявляться в острой и хронической формах. Если острая форма не получает должного лечения, она может перейти в хроническую стадию. При гломерулонефрите выделяют три основных клинических синдрома:
- Нефротический синдром, сопровождающийся отеками;
- Гипертензивный синдром, при котором наблюдается повышение артериального давления;
- Гематурический синдром, характеризующийся наличием белка и крови в моче.
Пациенты с гломерулонефритом часто испытывают дискомфорт в поясничной области, что связано с поражением почек. Артериальное давление может достигать критических уровней, что в некоторых случаях приводит к гипертоническим кризам.
Гипертонический криз – это резкое увеличение артериального давления. Он делится на три типа: гиперкинетический, гипокинетический и акинетический криз.
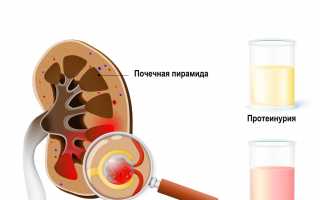
У таких пациентов также наблюдается гематурия, которая может быть двух видов: макрогематурия и микрогематурия. При макрогематурии моча приобретает красноватый цвет, в то время как микрогематурия может быть выявлена только с помощью микроскопического исследования.
Диагностика
Перед началом лечения гломерулонефрита проводится диагностика, которая основывается на сборе анамнеза, анализе клинических проявлений и лабораторных исследованиях.
В ходе диагностики выполняются следующие анализы:
- анализ мочи,
- анализ крови,
- ультразвуковое исследование почек,
- бактериологическое исследование мочи.
В моче могут быть обнаружены кровь и белковые соединения, а в крови – повышенное количество лейкоцитов и ускоренная скорость оседания эритроцитов (СОЭ). В норме СОЭ колеблется в пределах 8-12 мм в час, при наличии заболевания этот показатель увеличивается. Важно отметить, что симптом Пастернацкого может быть отрицательным, что имеет значительное диагностическое значение.

Осложнения
При гломерулонефрите могут возникать различные осложнения:
В редких ситуациях также возможно развитие нефроза, амилоидоза, гидронефроза, инфаркта почки и других состояний.
Лечение
При гломерулонефрите рекомендуется соблюдать специальную диету и проходить комплексное медикаментозное лечение.
Необходимо ограничить потребление витамина С, так как его избыток может привести к образованию оксалатных камней в почках.
В случае нефротической формы заболевания следует увеличить количество белков в рационе, одновременно уменьшая потребление жидкости и соли.
Народные средства лечения
Из медикаментов для лечения назначаются:
- Сульфаниламиды: сульфазол, норсурфазол, сульфадиметоксин;
- Гипотензивные средства, применяемые при повышенном артериальном давлении: гуанфацин, эднит, анаприлин, лозартан, лозап;
- Мочегонные препараты, назначаемые при отеках и высоком артериальном давлении: фуросемид, верошпирон, диклотиазид;
- Антибиотики, используемые для лечения бактериальных инфекций: ампициллин, пенициллин;
- Спазмолитики: но-шпа, гидрохлорид папаверина, ганглерон;
- Глюкокортикоиды: дексаметазон, преднизолон, кортизон, гидрокортизон;
- Витамины: А (ретинол), В1 (тиамин), В2 (рибофлавин), В6 (пиридоксин), D (кальциферол).
Гломерулонефрит у беременных:
Как и любое другое заболевание, гломерулонефрит может усложнить течение беременности, а сама беременность может оказать влияние на состояние здоровья женщины.
Если у беременной женщины до 12-й недели беременности выявляется острый гломерулонефрит, то в соответствии с медицинскими рекомендациями беременность прерывается.
В случае, если до 12-й недели беременности диагностируется хронический гломерулонефрит и нет серьезных нарушений функции почек, беременность может быть сохранена. Однако женщина должна находиться под постоянным наблюдением акушера-гинеколога и нефролога. Если состояние беременной с хроническим гломерулонефритом ухудшается, то беременность также может быть прервана по медицинским показаниям.
Развитие гломерулонефрита у беременных связано с увеличением размеров матки, которая начинает оказывать давление на мочеточники. Это приводит к задержке мочи в мочеточниках и может способствовать проникновению инфекции в почки.
Гломерулонефрит чаще всего возникает во второй половине беременности, когда матка достигает значительных размеров и давление на мочеточники усиливается. Таким образом, у беременной женщины также может развиться пиелонефрит.
Советы беременным
Рекомендуется увеличить потребление жидкости, а также употреблять настойки шалфея, ромашки и почечного чая. В случае наличия отеков могут быть назначены антибиотики и мочегонные средства.
Женщина должна находиться под постоянным контролем акушера-гинеколога и нефролога на протяжении всей беременности, во время родов и в послеродовом периоде. В этот период существует высокий риск развития гестоза во второй половине беременности (преэклампсия, эклампсия).
При правильном подходе к лечению гломерулонефрит можно успешно вылечить с помощью диеты и медикаментов. Важно не допускать запущенности заболевания, чтобы оно не перешло в хроническую форму.
Обратите внимание! Информация на сайте предназначена только для ознакомления! Обязательно консультируйтесь с вашим лечащим врачом!
Прогноз и профилактика
Прогноз при гломерулонефрите зависит от множества факторов, включая тип заболевания, его тяжесть, наличие сопутствующих заболеваний и своевременность начала лечения. В большинстве случаев, при адекватной терапии и соблюдении рекомендаций врача, возможно достижение ремиссии и восстановление функции почек. Однако в некоторых случаях, особенно при хронических формах гломерулонефрита, может развиться почечная недостаточность, требующая диализа или трансплантации почки.
Для улучшения прогноза важно проводить регулярные обследования и мониторинг состояния почек. Это включает в себя анализы крови и мочи, ультразвуковое исследование почек и, при необходимости, биопсию. Раннее выявление ухудшения функции почек позволяет своевременно корректировать лечение и предотвращать развитие осложнений.
Профилактика гломерулонефрита включает в себя несколько ключевых аспектов. Во-первых, необходимо избегать инфекций, особенно стрептококковых, которые могут спровоцировать развитие заболевания. Это подразумевает своевременное лечение инфекций верхних дыхательных путей и других заболеваний, а также соблюдение правил личной гигиены.
Во-вторых, важно поддерживать здоровый образ жизни, включая сбалансированное питание, регулярную физическую активность и отказ от вредных привычек, таких как курение и злоупотребление алкоголем. Правильное питание должно включать достаточное количество белка, витаминов и минералов, а также ограничение соли и жиров, что поможет снизить нагрузку на почки.
Кроме того, контроль артериального давления и уровня сахара в крови у людей с диабетом также играет важную роль в профилактике гломерулонефрита. Регулярные медицинские осмотры помогут выявить потенциальные проблемы на ранних стадиях и предотвратить развитие серьезных осложнений.
Наконец, важно помнить о необходимости соблюдения режима питья. Увлажнение организма способствует нормализации работы почек и выведению токсинов. Однако при наличии заболеваний почек необходимо консультироваться с врачом о допустимом количестве жидкости.
Таким образом, прогноз при гломерулонефрите может быть благоприятным при условии своевременной диагностики и адекватного лечения, а профилактика включает в себя комплекс мер, направленных на поддержание здоровья почек и предотвращение развития заболевания.
Вопрос-ответ
Какие основные симптомы гломерулонефрита?
Симптомы гломерулонефрита могут включать отеки, особенно на лице и ногах, повышение артериального давления, изменения в моче (например, появление крови или белка), а также общую слабость и усталость. Важно обратиться к врачу при появлении этих признаков для своевременной диагностики и лечения.
Как проводится диагностика гломерулонефрита?
Диагностика гломерулонефрита включает анализы крови и мочи, ультразвуковое исследование почек, а также, в некоторых случаях, биопсию почки. Эти методы помогают определить степень повреждения почек и выявить возможные причины заболевания.
Можно ли использовать народные средства при лечении гломерулонефрита?
Народные средства могут быть использованы как дополнение к основному лечению, однако их применение должно быть согласовано с врачом. Некоторые травы и отвары могут помочь улучшить общее состояние, но не заменят традиционные методы лечения, такие как медикаменты и диета.
Советы
СОВЕТ №1
Перед началом лечения гломерулонефрита обязательно проконсультируйтесь с врачом-нефрологом. Самолечение может привести к ухудшению состояния, поэтому важно получить профессиональную диагностику и рекомендации по терапии.
СОВЕТ №2
Следите за своим питанием. Ограничьте потребление соли и белка, чтобы снизить нагрузку на почки. Включите в рацион больше овощей и фруктов, которые помогут поддерживать водно-электролитный баланс.
СОВЕТ №3
При наличии гломерулонефрита важно регулярно проходить контрольные обследования, включая анализы крови и мочи. Это поможет отслеживать динамику заболевания и корректировать лечение при необходимости.
СОВЕТ №4
Если вы беременны и у вас диагностирован гломерулонефрит, обязательно сообщите об этом своему врачу. Специальный мониторинг и индивидуальный подход к лечению помогут минимизировать риски для вас и вашего ребенка.